Nous sommes tous différents. Cela saute aux yeux si l’on considère notre apparence physique : taille, corpulence, pigmentation, physionomie. Mais ce qui est vrai de notre corps l’est tout autant de la structure de notre cerveau, de son fonctionnement, et du produit de son fonctionnement : notre personnalité, nos performances cognitives, notre comportement, notre ressenti, tous ces paramètres diffèrent d’un individu à l’autre.
En même temps, nous sommes tous similaires : nos corps ont tous la même architecture, les mêmes organes. Et nous disposons aussi des mêmes fonctions cognitives, de la même gamme d’émotions, de motivations et de sources primaires de plaisir et de douleur.

C’est ce que cela signifie de tous appartenir à une même espèce : nous sommes le fruit de la descendance avec modification (Darwin, 1859), et par conséquent nous sommes tous similaires dans notre diversité. Chaque être humain est une variation sur le thème qui définit notre espèce, parmi une infinité de variations possibles. Ce thème n’est lui-même pas figé : il évolue au fil du temps, au gré de la sélection naturelle de certaines de ces variations.
Comprendre ce qui fait de chacun de nous à la fois un être humain comme les autres, et un être unique différent de tous les autres, est une des plus grandes aventures scientifiques qui soit. Dans les grandes lignes, la diversité humaine résulte de la diversité génétique (constamment renouvelée par la reproduction sexuée et les mutations aléatoires), de la diversité des environnements dans lesquels nous grandissons et nous vivons (et que nous modifions aussi constamment), et des interactions complexes entre facteurs génétiques et environnementaux (Figure 1).

Comprendre les causes de la diversité humaine est aussi un enjeu considérable pour venir en aide à ceux d’entre nous dont la différence dans certains aspects de leur fonctionnement franchit un seuil que l’on peut qualifier de pathologique, ou d’anormal.
Mais qu’est-ce que la pathologie ? la maladie ? la santé ? la normalité ? l’anormalité ?
Norme et anormalité
Quelle que soit la caractéristique humaine que l’on considère, sa diversité se caractérise par une distribution : souvent gaussienne ou presque (Figure 2), mais pas toujours (Figure 3).
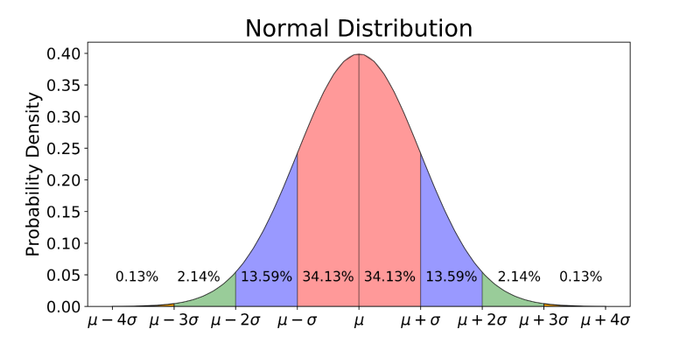

Cette distribution définit une norme, au sens statistique du terme. Être normal, c’est être proche du mode de la distribution, là où se situent la majorité des gens. Etre anormal (hors-norme), c’est se situer aux extrêmes de la distribution.
L’anormalité n’a donc pas nécessairement le sens péjoratif qu’on lui attribue souvent, mais fait avant tout référence à une certaine distance par rapport à la moyenne, et à une relative rareté au sein de l’espèce. De même, le fait d’observer une norme statistique n’implique pas de l’utiliser de manière normative, c’est-à-dire d’imposer son mode à tous comme une caractéristique désirable ou impérative.
La déviation par rapport à une norme n’est pas nécessairement un problème en soi. Au sein de toutes les distributions de caractéristiques humaines, certains extrêmes posent problème, d’autres pas. Pour la tension artérielle, la taille, le poids, et la plupart des caractéristiques biologiques, les deux extrêmes sont moins optimaux que la moyenne. Il en est de même pour les mesures de l’humeur, des traits de personnalité, de l’expression des émotions… En revanche, pour les dimensions qui relèvent de la performance, comme les capacités cognitives et leur synthèse sous forme de quotient intellectuel[2], ou la performance musculaire et athlétique, un extrême de la distribution est, sinon préférable à l’autre, en tous cas moins associé avec divers pathologies et symptômes cliniques[3].
Troubles, maladies et pathologies
Tout déviation par rapport à une norme n’est pas nécessairement un trouble ou une maladie. Ainsi, le DSM-5 (manuel statistique et diagnostique de l’académie américaine de psychiatrie)[4] définit un trouble mental comme étant « un syndrome caractérisé par une perturbation clinique significative de la cognition, de la régulation émotionnelle ou du comportement d’un individu, qui reflète un dysfonctionnement dans les processus psychologiques, biologiques ou développementaux qui sous-tendent le fonctionnement mental ».
Pour avoir un trouble mental, il faut donc être aux extrêmes d’au moins deux distributions : la distribution du fonctionnement d’au moins un processus psychologique, biologique ou développemental (critère de dysfonctionnement), et la distribution d’au moins un type de manifestation clinique (critère de perturbation clinique). Bien souvent, ces critères se subdivisent en sous-critères.
Par exemple, pour recevoir un diagnostic de « trouble du spectre de l’autisme », il faut notamment avoir 1) un déficit persistant dans la communication et les interactions sociales dans de multiples contextes, 2) des comportements, intérêts ou activités restreints et répétitifs (des exemples spécifiques sont donnés) ; 3) ils doivent engendrer une perturbation clinique significative dans le fonctionnement social ou dans d’autres domaines. Il faut donc être aux extrêmes dans les 3 distributions correspondantes : 1) communication et interactions sociales ; 2) diversité des comportements, intérêts et activités ; 3) ressenti lors du fonctionnement en société. J’ajoute que oui, on sait mesurer toutes ces dimensions avec des outils étalonnés, même si dans les faits l’appréciation de ces critères par un psychiatre se fait rarement en appliquant un seuil sur une échelle numérique.
Dans tous les cas, la référence à un seuil appliqué sur ces distributions est implicite, dans l’utilisation du préfixe « dys », du mot déficit (impliquant un fonctionnement altéré par rapport à la norme) et du mot « significatif » (impliquant un seuil de sévérité de la perturbation).
Le critère de « perturbation clinique significative » est important pour s’assurer de ne chercher à soigner que les gens qui en ont réellement besoin. On peut dysfonctionner sans être malade : si un dysfonctionnement n’engendre pas de souffrance, pour soi ou pour les autres, alors un diagnostic ne se justifie pas.
Comprendre les manifestations des troubles et maladies comme la déviation par rapport à une norme permet d’éviter de porter des jugements moraux inappropriés et souvent stigmatisants: dysfonctionner n’est pas mal, ce n’est pas une faute, c’est une différence par rapport à la majorité. Si les statistiques de la population changent, les critères du dysfonctionnement aussi. Certaines personnes autistes l’ont bien compris en inventant le concept de neurodiversité et en définissant le « syndrome neurotypique »[5], dont les critères diagnostiques sont l’image-miroir de ceux de l’autisme et se vérifient chez la majorité d’entre nous. Si les autistes étaient majoritaires, c’est nous, avec nos préoccupations sociales obsessionnelles, qui serions anormaux et malades, et qui aurions du mal à nous adapter à la société !
L’appréciation des dysfonctionnements peut aussi différer d’une culture à l’autre, en fonction des comportements généralement admis, attendus ou tolérés. Par exemple, les symptômes psychotiques (notamment les hallucinations) peuvent être plus tolérés dans certaines cultures, et même considérés comme faisant partie d’expériences religieuses « normales ». De telles variations peuvent avoir un impact sur le diagnostic de la schizophrénie et des troubles apparentés. C’est pour cela que le DSM5 spécifie bien que le contexte culturel doit être pris en compte dans l’évaluation des symptômes.
Parfois, cette appréciation évolue aussi au cours du temps au sein d’une même culture : l’homosexualité, jadis considérée comme un trouble de l’orientation sexuelle, ne l’est plus depuis la version III-R du DSM en 1987. De fait, dans une société où la sexualité entre adultes consentants est considérée comme étant un choix personnel libre et où la diversité est tolérée, le fait d’avoir une orientation sexuelle déviante par rapport à la norme statistique ne devrait plus causer de « perturbation clinique significative ».
La course à l’euphémisme
Si trouble, maladie, et pathologie sont des synonymes, tout le monde ne le perçoit pas comme ça. Personne ne veut être un malade mental. C’est pour cela que dans ce domaine, les personnes concernées préfèrent le terme de trouble. Mais très vite les nouveaux termes acquièrent une connotation péjorative, et il faut trouver un nouvel euphémisme. C’est ainsi que l’on est passé de la débilité au retard mental (QI< 2 écarts-types sous la moyenne) à la déficience intellectuelle, et que maintenant la notion de « déficit cognitif » tend à s’imposer, par exemple dans le monde de l’éducation.
Des associations de patients luttent parfois farouchement contre certains mots, et exigent que l’on en change. Mais cela suffit-il à changer les représentations stigmatisantes, qui sont l’objet véritable de leur lutte ? Cela peut parfois aider, mais le résultat n’est pas garanti. Encore faut-il ne pas utiliser les mots à contresens, ce qui ne peut qu’induire des confusions.
Par exemple, certaines personnes avec autisme revendiquent le fait que l’autisme ne soit pas une maladie, ni même un trouble, mais soit un handicap. Le problème est que le handicap est un concept différent qui n’est pas substituable à celui de maladie.
Le handicap
Selon la loi du 11 février 2005, qui s’appuie sur les travaux de l’OMS, « Constitue un handicap, au sens de la présente loi, toute limitation d’activité ou restriction de participation à la vie en société subie dans son environnement par une personne en raison d’une altération substantielle, durable ou définitive d’une ou plusieurs fonctions physiques, sensorielles, mentales, cognitives ou psychiques, d’un polyhandicap ou d’un trouble de santé invalidant. »

Autrement, dit, contrairement aux troubles et maladies, le handicap n’est pas une propriété intrinsèque de la personne. C’est une situation (limitation d’activité ou restriction de participation : à nouveau un extrême de la distribution des activités humaines) qui résulte à la fois de propriétés intrinsèques de la personne (altération de fonction=trouble, maladie) et de son environnement. En effet, le même trouble peut engendrer différents niveaux de handicap selon l’environnement.
Par exemple, une personne avec un trouble de la motricité aura d’autant moins de handicap qu’elle sera équipée d’un fauteuil roulant, et que la vie en société lui sera rendue accessible grâce à des rampes et des ascenseurs. Un enfant dyslexique subira d’autant moins de handicap dans ses apprentissages scolaires que son déficit en lecture et en écriture sera compensé par divers aménagements pédagogiques lui donnant accès à l’information sous d’autres modalités. Une personne autiste subira d’autant moins de handicap en milieu professionnel que son poste de travail sera aménagé pour prendre en compte ses difficultés sociales, pour minimiser les interactions stressantes, etc.
Par conséquent, il n’est pas possible de substituer le mot handicap au mot trouble, qu’il s’agisse de l’autisme ou de toute autre catégorie diagnostique. L’autisme est un trouble qui, dans les environnements qui ne prennent pas en compte ses spécificités, peut engendrer du handicap.
La médecine se place dans une position curative par rapport au trouble et à la maladie, cherchant donc à réduire l’écart à la norme de la santé. Mais elle ne fait pas de miracle. En particulier dans le domaine cognitif et mental, les troubles sont généralement chroniques et beaucoup de personnes resteront hors-normes toute leur vie durant.
La notion de handicap met la balle dans notre camp à tous: que fait la société pour permettre la participation pleine et entière de tous ses membres, y compris ceux qui se trouvent être aux extrêmes de certaines distributions ? Elle doit minimiser les situations de handicap, en se rendant globalement plus accessible à tous, et lorsque l’accessibilité ne suffit pas, en fournissant des compensations adaptées à la situation de chacun. L’accessibilité et la compensation se déclinent à tous les niveaux : au niveau physique pour l’accès aux bâtiments, mais également au niveau sensoriel (guides pour aveugles, dispositifs d’amplification, traduction en langue des signes), ainsi qu’au niveau cognitif (formulaires en langage simple et clair, aménagements scolaires, adaptations du poste de travail).
Seuils et catégories
Le thème récurrent de cette discussion est celui de la distribution des caractéristiques humaines, et des problèmes qui se posent aux personnes situées aux extrêmes de certaines distributions. Identifier les extrêmes suppose de définir des seuils. Or le naturel est continu : il n’y a pas de seuil évident qui puisse délimiter objectivement le normal de l’anormal. Il n’y a pas non plus de critère naturel qui définisse les frontières entre deux pathologies.
Les seuils de normalité, tout comme les catégories diagnostiques, sont des inventions de l’être humain. Pour mieux appréhender le monde qui l’entoure, l’esprit humain a tendance à le diviser en catégories, et à nommer ces catégories avec des mots. Il tend à regrouper les évènements et les caractéristiques qui coïncident fréquemment, et à différencier ceux qui coïncident peu. Ces tendances naturelles fournissent la base cognitive des notions intuitives de normalité/anormalité et des catégories diagnostiques.
Ces catégories et ces mots ont une utilité : ils permettent d’identifier les personnes qui ont le plus besoin d’aide, et de distinguer les personnes qui ont des problèmes différents. Ils permettent de prendre des décisions, qui sont nécessairement catégorielles : soigner ou ne pas soigner ; donner tel traitement ou tel autre. Ils permettent enfin de communiquer efficacement à propos de ces personnes et de ces décisions.
Ainsi, les maladies n’existent pas dans la nature. Ce sont des inventions. Néanmoins elles ne sont pas totalement arbitraires : leur définition s’appuie sur les connaissances que nous avons, et se justifie par leur utilité. On peut discuter longtemps pour savoir si le seuil entre le normal et l’anormal doit se situer à 2 écarts-types de la moyenne ou ailleurs : c’est en évaluant dans quelle mesure un seuil donné permet de détecter toutes les personnes qui ont besoin d’aide, tout en évitant les diagnostics inutiles, que l’on peut nourrir cette discussion. La réponse peut différer selon les domaines : dans les troubles mentaux, le seuil de 1,5 écart-type est plus consensuel que celui de 2 ; à l’inverse, les statures à 3 écarts-types de la moyenne (<155 ou >198 cm pour un homme) ne sont pas nécessairement considérées comme pathologiques. Enfin, cette appréciation du juste seuil peut varier en fonction de l’époque, de la culture, de ce qui est considéré comme acceptable ou pas dans une société. Elle n’en est pas totalement arbitraire pour autant : on peut évaluer les conséquences de chaque seuil et tenter de l’optimiser.
De même, la frontière entre la dépression et le trouble anxieux est poreuse et il peut être difficile de placer la limite ; on peut aussi débattre pour savoir si les difficultés ou retards de langage doivent faire partie des critères diagnostiques de l’autisme ou pas, ou s’il faut prendre en compte l’intelligence générale pour définir les difficultés de lecture qui justifient un diagnostic de dyslexie. Tous ces critères font l’objet de choix délibérés, en fonction de l’utilité espérée pour les personnes concernées, étant données les connaissances dont on dispose à un instant donné sur l’épidémiologie des symptômes, l’impact qu’ils ont sur la vie des individus, et leur réponse aux traitements.
C’est pour cela que les classifications médicales internationales font l’objet de longues discussions de comités d’experts, et sont révisées régulièrement pour prendre en compte l’évolution des connaissances scientifiques, mais aussi potentiellement l’évolution des attitudes et des choix de société (sensibilité accrue à certains problèmes, plus ou moins grande tolérance envers certaines formes de souffrance, par exemple).
Conclusions
Nous sommes tous confrontés à l’anormalité, à la maladie et au handicap. Nous sommes tous entourés de personnes avec autisme, dyslexie, dépression, hyperactivité, schizophrénie…
Il importe de reconnaître que ces différences, même extrêmes, font partie des variations naturelles des caractéristiques humaines. Même si la tendance spontanée est souvent de porter des jugements sur ces différences, le regard du statisticien est finalement plus neutre et bienveillant.
Personne n’aime être étiqueté, et certains luttent farouchement contre la notion même de catégorie diagnostique dans le domaine des troubles mentaux. Il faut garder à l’esprit que ces catégories ont pour seule fonction d’aider les personnes concernées. Pour atteindre cet objectif, il importe que ces catégories soient définies sur la base des meilleures connaissances scientifiques, et qu’elles soient utilisées à bon escient, pour identifier, soigner, et compenser le handicap, pas pour stigmatiser ou discriminer.
Version complète d’un article publié dans la Jaune et la Rouge, n°762, p. 24-27.
Une conférence sur un sujet similaire a été donnée à l’université de Poitiers.
[1] Bramble, M. S., Vashist, N., & Vilain, E. (2018). Psychological Effects of Sex Differentiation. In Encyclopedia of Reproduction (p. 250‑256). Elsevier. https://doi.org/10.1016/B978-0-12-801238-3.64715-3
[2] Pour ceux qui sont dérangés par la référence au quotient intellectuel, car chacun sait que « le QI c’est n’importe quoi », merci de se reporter à mes articles et conférences sur le sujet :
Ramus, F. (2020). Infos et intox sur l’intelligence. Ramus méninges. https://ramus-meninges.fr/infos-et-intox-sur-lintelligence/
[3] A contrario, on entend souvent dire que l’intelligence élevée serait en soi un problème, ou un facteur de risque pour des problèmes : inadaptation sociale, anxiété, dépression, troubles des apprentissages, échec scolaire, la liste est longue. Pourtant aucune étude scientifique ne confirme ces hypothèses, les études épidémiologiques montrant que les personnes à haut QI ont soit moins, soit autant de problèmes et troubles que les autres. On est donc obligé de conclure qu’il s’agit de mythes. Pour en savoir plus, lire Ramus, F., & Gauvrit, N. (2017). La légende noire des surdoués. La Recherche, Mars 2017. https://ramus-meninges.fr/la-pseudoscience-des-surdoues/
[4] American Psychiatric Association. (2013). Diagnostic and statistical manual of mental disorders : DSM-5 (5th ed.). Il s’agit de la référence mondiale pour la classification des troubles mentaux, avec la Classification Internationale des Maladies de l’Organisation Mondiale de la Santé.
Bonjour Franck, ravi de retrouver ton blog toujours si pertinent et agréable à lire . Cette clarification lexicale sur la norme est très utile, « L’anormalité n’a donc pas nécessairement le sens péjoratif qu’on lui attribue souvent » dis-tu avec raison. Une interrogation cependant. Tu écris : « L’accessibilité se décline à tous les niveaux : au niveau physique pour l’accès aux bâtiments, mais également au niveau sensoriel (guides pour aveugles, dispositifs d’amplification, langue des signes), ainsi qu’au niveau cognitif, par différentes mesures de compensation des déficits cognitifs. » Cette phrase, à mon avis, mélange un peu les 2 types de réponses au handicap : la compensation que tu décris très bien et l’accessibilité dans laquelle tu remets de la compensation. Au sens de la loi 2005, la compensation comprend des mesures individuelles dont le but est en fait de « compenser » le manque d’accessibilité de l’environnement. L’accessibilité consiste, elle, en mesures collectives (voire universelles) et relativement durables. D’où l’importance de faire les choses dans l’ordre : 1) accessibilité et 2) compensation individuelle quand l’accessibilité est insuffisante ou impossible.
J’aimeJ’aime
Tu as tout à fait raison, merci pour cette remarque! J’ai maintenant modifié ce passage pour distinguer de manière plus claire accessibilité et compensation.
J’aimeJ’aime
Amusant vous n’avez pas mentionné « race » dans votre Figure 1. Les différents niveaux de diversité de l’espèce humaine… c’est pourtant un niveau essentiel
Est-ce par idéologie que vous avez omis cette strate ? A noter qu’une race est une grande famille, un cluster génétique ayant émergé par les habituels processus de spéciations et que l’évolution est impossible sans l’existence de races.
C’est un principe général de la biologie évolutive que lorsque des populations d’une espèce deviennent isolées les unes des autres, elles évoluent en deux ou plusieurs sous-espèces. Elles sont appelées variétés, souches ou races. Dans le cas des humains, qui sont des animaux, ces différentes variétés sont appelées races. Ces différentes variétés évoluent sous l’effet des quatre processus (1) effets fondateurs (2) dérive génétique (3) mutation et (4) adaptation
J’aimeJ’aime
Bonne question. Je n’utilise pas le mot « race » car je ne souhaite pas être enfermé dans le débat absurde entre ceux qui l’utilisent à des fins idéologiques, et ceux qui, précisément parce que le mot a des connotations historiques et idéologiques qu’ils réprouvent, nient que le mot puisse s’appliquer à l’espèce humaine. Je n’ai pas d’avis entre ceux deux positions, parce que ce n’est qu’une question de définition, et qu’il en existe plusieurs. Aux USA, par exemple, le mot « race » a une définition subjective, chacun décide pour soi-même, et les critères selon lesquels la plupart des gens conceptualisent la race et décident pour eux-mêmes sont très liés à la couleur de peau, qui n’est qu’un critère superficiel sans grande pertinence.
On n’a pas besoin d’utiliser ce mot pour raisonner scientifiquement sur l’espèce humaine. Tout le monde est d’accord sur le fait qu’il existe des ethnies, ou encore des populations humaines descendant de populations ancestrales différentes, qui diffèrent légèrement sur le plan génétique du fait des facteurs que vous mentionnez. Peut-être que cela recouvre la même chose que ce que vous appelez race, mais ça a l’avantage de ne pas avoir les mêmes connotations idéologiques, de ne pas suggérer que l’usage du concept implique du racisme, et de ne pas non plus essentialiser outre mesure ces différentes populations, qui ont tout de même beaucoup plus de ressemblances que de différences.
Et pour répondre précisément à votre question, sur ma Figure 1 il n’y a pas besoin de mentionner ni « race », ni ethnie, ni population, car c’est un facteur de variations génétiques parmi d’autres, et d’ailleurs un facteur mineur, car la variation génétique inter-populations est bien plus faible que la variance intra-population. Bref, la notion est incluse dans le niveau « diversité génétique », mais ce niveau ne se résume pas à ça, loin de là. Qui plus est, la diversité génétique associée à la population est confondue avec de la diversité culturelle et de la diversité environnementale, du coup l’interprétation du facteur population est loin d’être évidente.
J’aimeJ’aime
Ce que vous dites sur la variation intra et inter-populations est connu comme étant le « sophisme de Lewontin » du nom de l’anthropologue marxiste qui a extrapolé cette règle en examinant… UNE SEULE variation dans une protéine humaine ! Les journalistes plein d’à priori antiracistes se sont évidemment jetés dessus et l’ont répété. Sauf qu’une race ou population se définit justement par une unité dans la fréquence d’un ensemble de gènes… ça n’a pour ainsi dire aucun sens de se pencher sur UN SEUL gène pour estimer la variation dans une population et tirer des conclusions. C’est un peu comme un géomètre qui affirmerait « ceci n’est pas un carré car c’est rouge ».
Vous mettez dans votre image le terme « famille » et omettez celui de « population » ou « race » qui est une grande famille… c’est un choix, à mon sens problématique. Il y a ENORMEMENT à dire sur les populations et leurs différences systématiques 🙂 Le cerveau d’un Aborigène d’Australie n’est pas celui d’un Africain n’est pas celui d’un Européen. Il est très facile d’identifier la race/population d’un individu par neuro-imagerie.
Vous affirmez que les scores GWAS d’intelligence ne valent rien et que c’est « l’opinion des experts »… Qui ça ? Ce n’est l’opinion d’aucun expert sérieux que j’ai lu. Je vous ai cité Russel T. Warne dans « In the Know: Debunking 35 myths on human intelligence » (2021) Cambridge University Press qui semble considérer ces scores comment très significatifs.
Voulez-vous me dire que cette hiérarchie dans les scores GWAS, basée sur des milliers de gènes, qui est parallèle aux QI moyen raciaux, est une coïncidence ? Soyez raisonnable.
C’est étrange des études GWAS comparant les risques de schizophrénie, dépression, taille… paraissent tous les jours et elles permettent des comparaisons entre les populations sans que jamais personne ne sourcille.
Mr Ramus… vous savez comme moi qu’une attitude « infalsifiable » est en fait une attitude pseudo-scientifique puisqu’elle n’accepte aucun test qui permettrait de trancher. J’ai bien l’impression que vous vous enfermez dans une attitude infalsifiable et quel que soient les arguments, vous les balayez d’un revers de main.
Aucun ne trouve grâce à vos yeux, aussi robuste soit-il et j’ai bien peur que jamais aucun ne vous permettent de trancher la question… vous resterez toujours camper sur des positions qui vous sont viscéralement plus satisfaisantes. Jamais vous n’affirmerez que telle population est plus intelligente qu’une autre… non que les preuves ne se ramassent à la pelle mais simplement parce que cela vous serait insupportable 🙂
J’aimeJ’aime
L’égalitarisme a ses raisons que la raison ne connait pas 😉
J’aimeJ’aime
Bon j’ai l’impression que vous êtes plus là pour troller que pour argumenter. Vos commentaires affirment ce que vous croyez, mais passent à côté de mes arguments.
Le sophisme de Lewontin appartient à Lewontin. « La variation génétique inter-populations est bien plus faible que la variance intra-population », c’est un fait. Si vous avez accès à des données génome-entier (pas juste un gène) sur de multiples populations, et si vous avez les compétences pour les analyser, vous pouvez refaire le calcul vous-même pour vous en convaincre. Même vos auteurs favoris ne le contestent pas. Après, tout dépend de ce qu’on veut faire dire à ce fait, c’est là qu’il peut y avoir un sophisme ou pas. Pour ma part, j’ai convoqué ce fait pour dire que la population est un facteur mineur au sein de la diversité génétique (ce qui est juste une reformulation de ce fait), et pour appeler à ne pas essentialiser les populations humaines. Je ne vois pas là de sophisme.
A côté de cela je suis parfaitement au courant qu’on peut classifier les individus sur la base de leur ADN, pour déterminer la ou les populations ancestrales dont ils sont issus. C’est possible parce que même si les variations inter-populations sont minoritaires, il y en a malgré tout suffisamment (et on sait où elles sont) pour bien différencier les populations. On peut même obtenir cette analyse pour soi-même pour moins de 100 dollars US. C’est un autre fait qu’aucune personne informée ne conteste, mais qui ne vient pas particulièrement à l’appui de votre discours.
J’aimeJ’aime
J’aimerais bien voir une référence à l’appui de cette affirmation. Quel pourcentage de classification atteint-on?
En tout état de cause, ce commentaire pose le même problème d’essentialiser de petites différences statistiques qui existent inévitablement entre populations. (et dont personne ne connait l’interprétation)
J’aimeJ’aime
Là vous faites référence à un commentaire sur une autre page: https://ramus-meninges.fr/la-carte-mondiale-des-qi-explications-completes/#comment-38240
Qu’un psychologue américain nommé Russell Warne ait écrit un livre pour donner son opinion sur le sujet n’a aucune importance. Ce qui importe, ce sont les études scientifiques, leurs résultats, et l’interprétation de leurs résultats. Sur les comparaisons entre populations de scores polygéniques pour le QI, j’ai déjà répondu sur l’autre page pour donner des arguments précis et des études qui montrent pourquoi on ne peut pas faire ces comparaisons. Vous ne semblez pas les avoir lues. Et d’ailleurs, depuis 2 ans que j’ai donné ces explications et ces références (https://ramus-meninges.fr/la-carte-mondiale-des-qi-explications-completes/#comment-8281), ni vous ni vos collègues n’avez apporté le moindre contre-argument.
J’aimeJ’aime
Vous vous méprenez encore sur votre conclusion. Relisez la conclusion de mon article sur la carte des QI. Si un jour des données convaincantes permettent de dire autre chose, je le dirai.
J’aimeJ’aime
En n’utilisant aucune strate au niveau « racial » ou « populationnel » vous prenez clairement position pour les créationnistes de gauche. D’autant que l’absence de cette strate est criante en voyant ce tableau.
Lorsque des gens vous demandent si « vous vous intéressez aux sciences sociales » c’est une façon indirecte de vous demandez votre camps.
Tiens je ne vais plus utiliser les termes hommes et femmes… « pour ne pas être enfermée dans le débat absurde entre les méchants sexistes idéologues et ceux qui évitent ces termes pour ne pas heurter… » Puis à quoi sert d’encore étudier les différences sexuelles… « On a beaucoup plus de ressemblances que de différences » 😂
J’aimeJ’aime
J’ai déjà expliqué ci-dessus pourquoi le facteur population n’était qu’un facteur mineur de diversité génétique.
La comparaison avec les différences entre les sexes est fallacieuse. Les différences entre hommes et femmes sont colossales par rapport aux différences entre populations: un chromosome entier et plusieurs organes diffèrent! On ne voit rien de tel entre populations humaines, les différences sont inférieures de plusieurs ordres de grandeurs.
Restez sur ce blog, un article sur les différences cérébrales entre les sexes arrive.
J’aimeJ’aime
« Tout le monde est d’accord sur le fait qu’il existe des ethnies, ou encore des populations humaines descendant de populations ancestrales différentes, qui diffèrent légèrement sur le plan génétique du fait des facteurs que vous mentionnez »
Non du tout, pas tout le monde. Ci-dessous un tableau extrait d’un cours d’Eric Crubezy, anthropologue qui enseigne à l’université de Toulouse
Créationniste actif comme lui… ou créationniste passif, comme vous.
https://ibb.co/bWYZJ5S
J’aimeJ’aime
De toute évidence, il ne nie pas l’existence de populations, puisqu’il en parle. Ce que je vois, c’est que de toutes les définitions possibles du mot « race », il en choisit une différente de la vôtre, ce qui vous chagrine beaucoup. Mais comme je le disais, c’est juste une question de définition.
Ce qu’on pourrait plutôt lui reprocher, c’est de croire avoir clôt le débat sur les différences entre populations humaines, juste par l’affirmation qu’il n’y a pas de races (selon la définition qu’il a choisie). Il est clair que cette affirmation ne résout rien du tout, c’est juste une posture.
J’aimeJ’aime
Bonjour Frank, dans votre conférence intitulée » Autisme : où en est la recherche ? » publiée par la chaîne YouTube de l’ENS, vous citer qu’il est parfois difficile de mesurer les capacités intellectuelles des personnes avec TSA. Pouvez-vous apportez des clarifications sur cela et également me fournir des sources s’il vous plaît ?
Je vous remercie d’avance et je vous souhaite une bonne journée !
J’aimeJ’aime
Le problème se pose surtout pour les personnes non- ou faiblement verbales, du fait qu’elles peuvent avoir du mal à comprendre les instructions des tests où à donner les réponses. Pour ces personnes, les tests classiques peuvent sérieusement sous-estimer leur intelligence. L’équipe de Laurent Mottron a mené une série d’études sur le sujet:
Barbeau, E. B., Soulières, I., Dawson, M., Zeffiro, T. A., & Mottron, L. (2013). The level and nature of autistic intelligence III : Inspection time. Journal of Abnormal Psychology, 122(1), 295‑301. https://doi.org/10.1037/a0029984
Dawson, M., Soulieres, I., Gernsbacher, M. A., & Mottron, L. (2007). The Level and Nature of Autistic Intelligence. Psychological Science, 18, 657‑662. https://doi.org/doi:10.1111/j.1467-9280.2007.01954.x
J’aimeJ’aime
Merci pour votre réponse.
À bientôt !
J’aimeJ’aime